日々の雑記
「座るだけ」の筋トレチェア【尿もれ・トイレが近い人必見】
骨盤底筋も下半身の筋肉も一緒にトレーニングしたい方へ(ビジリス 横浜 スターフォーマー 安い)
実は多い「尿もれ」の悩み(横浜 尿漏れ スターフォーマー ビジリス 骨盤底筋トレーニングチェア)
「30代女性の6割」この数字、何のデータなのか分かりますか?
2023年7月に花王フェムケアラボがWEBで行ったアンケート調査の結果です。なんと、回答者の約8割が「尿もれの経験がある」、30代女性の約6割が「現在尿もれに悩んでいる」と回答しています。
ところが、尿もれ経験者の約半数が「特に理由はないが相談したことがない」と回答しているのです。
クリニックの診療でも、膀胱炎症状をご相談なさる方はいらっしゃいますが、尿もれについてのご相談は本当に稀です。産後の方や、更年期の方に、「排尿のトラブルはありますか?」とこちらから伺うと、「実は…」とおっしゃるケースがほとんどなのです。
実際に伺ってみると、尿もれだけではなく、「度々トイレに行きたくなる」「尿意を感じると我慢しきれなくなる」「トイレが近くて旅行や長距離の移動が不安」と言ったお悩みがたくさん出てきます。

尿もれの原因は?産んでなくても尿もれ?(横浜 スターフォーマー ビジリス 婦人科 女医)
そもそもなぜ尿もれやトイレが近いといったトラブルが起きるのでしょうか?
もちろん、ホルモンの異常や細菌感染などが原因となることもあります。
そして、多くの場合、「骨盤底筋群のゆるみ」が原因で上記のような様々なトラブルが引き起こされています。
骨盤底筋群は、小さな筋肉がいくつか集まって骨盤の「底」を支えています。ちょうどハンモックのように薄い筋肉が骨盤の一番下の部分を作っており、その筋肉が骨盤内の臓器を支えています。膀胱も骨盤内にある臓器のひとつで、骨盤底筋群がゆるむと膀胱の位置が下がりやすくなります。
また、骨盤底筋群の一部は、尿の出口・腟の出入り口・肛門をそれぞれ「閉める」という働きを持っています。そのため、この骨盤底筋群が緩むと、尿が出ないように出口を「閉めておく」ことができなくなり、その結果尿もれが起きやすくなります。
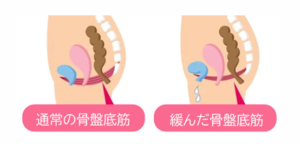
骨盤底筋群のゆるみが引き起こすトラブル(骨盤底筋トレーニングチェア 安い 値段 横浜)
骨盤底筋群は様々な機能を持っています。
例えば・・・
*骨盤内の臓器を支える
*尿や便がもれないように出口を閉めておく
*膀胱の働きを助けて尿を出し切る
*直腸の働きを助けて便を出し切る
これらの働きが弱くなることで、次のようなトラブルが起きやすくなります。
*子宮や腟が下がってくる(飛び出てくる)
*直腸が下がってくる(飛び出てくる)
*くしゃみをしたり重いものを持った時に尿がもれる
*度々トイレに行きたくなる
*尿意を感じたらすぐにトイレに駆け込まないと間に合わない
*便秘や残便感
*パートナーとのスキンシップの質が落ちる
骨盤底筋群にダメージが起きる原因(ビジリス 安い 横浜)
骨盤底筋群がゆるむ原因はいくつかありますが、最近は出産経験がなくても筋力が低下している人が増えてきている印象です。実際に、20代で尿もれを経験している方のほとんどが、出産経験のない人です。
★お産の回数が多い
★大き目の赤ちゃんを産んだことがある
★便秘がちでいつも強くいきんで排便している
★急いで排尿することが多くお腹に力を入れて無理矢理排尿している
★重いものを持つことが多い
★内臓脂肪が多い
★重いものを持った状態でスクワットなどの筋トレをしている
これらの、いずれか一つでも当てはまっていれば、骨盤底筋群に負担がかかっている可能性があります。
骨盤底筋群を鍛えるには十分な筋トレが必要(骨盤底筋トレーニング スターフォーマー 横浜 安い)
もし、上記のようなトラブルがある場合は、まずは婦人科や泌尿器科で相談してみることをお勧めします。
状態によっては、骨盤底筋群のダメージが大きすぎて、手術が必要なケースもあります。
ただ、多くの場合は、そこまでひどくはなく、骨盤底筋群の「筋力」を取り戻せばある程度トラブルが解消する可能性が高いのです。
つまり、必要なのは「筋トレ」です。
ではどのくらいの「筋トレ」をすればいいのでしょうか?
「骨盤底筋体操」という、骨盤底筋群を鍛える体操があります。体操と言っても、全身を動かす体操ではなく、骨盤底筋群をギュッと締めるという小さな動きを繰り返すものです。
この骨盤底筋体操をどのくらいすると効果が得られるかというと・・・
*1セット30回
*合計1日4セット以上(朝、昼、夜、就寝前)
*約3か月間毎日続ける
どうでしょう?あなたはこのトレーニングを欠かさず3か月間継続できそうでしょうか?
多くの患者様は、トレーニングの仕方をお伝えしても、「継続して行う」ことが難しいとおっしゃいます。効果が得られる前に、挫折してしまう方がほとんどなのです。
20分間椅子に「座っているだけ」(ビジリス 横浜 値段 安い)
では、この「筋トレ」を、「ただ椅子に座っているだけ」で行えるとしたらどうでしょうか?
筋肉を鍛えるためのトレーニングは、自分の「脳」から指令を出して動かした場合と、電気や電磁波の刺激で動かした場合とでは、同じように効果が期待できます。
今回クリニックに導入した骨盤底筋トレーニングチェアは、椅子の座面から筋肉を刺激する電磁波パルスが出るため、「ただ座っているだけ」で骨盤底筋がギュッと収縮して、筋トレをしているのと同じ状態を作ることが可能です。
しかも、15分間座っているだけでスクワットに換算すると約1万回行ったのと同じくらい、筋肉への刺激が伝わります。
そのため、20分間「ただ座っているだけ」で、週2回ずつのトレーニングの場合では8~10回で効果が感じられるようになるのです。

効果を感じていただくために3回まで体験価格!(尿漏れ トレーニングチェア 横浜 安い)
骨盤底筋トレーニングチェアは、保険診療による「治療」ではありません。
そのため、自費でのご案内になります。
通常、初回体験価格でのご案内は1回限りのことが多いのですが、1回では十分効果を感じていただけないかもしれないため、3回まで体験価格でご利用いただけるようにいたしました。
通常価格 体験価格
10分 2000円 1000円
20分 3800円 2000円
30分 5600円 3000円
ご予約・お問い合わせはクリニックまで⇒045-440-5577
トレーニングできるのは骨盤底筋だけではない⁉(骨盤底筋 ダイエット トレーニングチェア 安い)
電磁波パルスによる刺激が椅子の座面から出ることで、運動神経を直接刺激することができます。
座面に当たる部分が、骨盤の中央部分周辺だと骨盤底筋群が刺激されますが、後ろ側(お尻側)だと大殿筋や中殿筋を中心としたお尻~太ももの筋肉が刺激されます。
つまり、座る角度を変えると、下半身の大きな筋肉を鍛えることが可能になります。
下半身の筋肉が衰えると、
*お尻がたるむ
*下腹部がポッコリ出る
*代謝が下がる
*下半身がむくみやすくなる
*ロコモティブシンドロームのリスクが上がる
といった影響が出やすくなります、
実は、近年、若い方の筋力低下が指摘されるようになってきました。生活様式の変化で、足腰を鍛える機会が減り、座っている時間が長くなっていることなどがその一因であると言われています。
若い頃から筋肉が少ないと、高齢になってからますます筋力が衰えて、寝たきりになるリスクが上がってしまうため、下半身の大きな筋肉を鍛えておくことは、100歳まで元気に動き回るためにはとても重要です。
下半身の筋肉を鍛えるのに効果的な運動はスクワットです。でも、「毎日スクワットを1万回しましょう」と言われても、無理ですよね?どんなに頑張っても100回くらいかもしれません。
電磁波パルスチェアは、たった15分座っているだけでスクワット約1万回分の筋肉への刺激が伝わります。
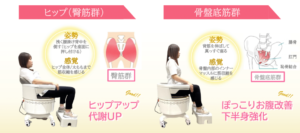
2か月後が楽しみになる椅子?!(ヒップアップ 尿漏れ ビジリス 安い)
尿漏れもロコモティブシンドロームも、直接命にかかわるような重大な不調ではありません。そのため、「まあ、こんなもんか」と思って放置してしまっている人も多いのかもしれません。
そして、もし、週に2~3回、たった20分椅子に座っているだけで、2か月後にはトイレを気にして行動を制限することなく、好きな時に好きな所へ自由に出かけられたらどうでしょうか?あるいは、キュッと引き締まったお腹や形の良いヒップを手に入れて、階段も楽々駆け上がっている自分をイメージしたら、どんな気分になりそうでしょうか?
「本当にそんなに楽に理想の状態が手に入るの?」と疑いたくなるかもしれません。クリニックのホームページには「お客様の声」が掲載できないため、たくさんの喜びの声をここでご紹介できないのが残念なのですが・・・ぜひ、この機会に体験価格でその効果を確かめにいらしてください。
注:以下の方は施術を受けていただくことができません。
該当しないか予めご確認の上お申し込みください。
*ペースメーカー等医療電子機器をご利用の方
*人工股関節など施術部位に体内の金属がある方
*生理中で施術により出血量が増えると困る方
*妊娠中の方
*産後6か月未満の方(産後3~5か月の方は医師にご相談ください)
*施術部位またはその近辺の手術を行っており傷が十分に回復していない方
お問い合わせ・ご予約はこちら⇒045-440-5577
日付:2026年4月17日 カテゴリー:日々の雑記
生理が来ない原因は?何日遅れたら妊娠?10代でも安心の婦人科クリニックは?
生理が来ない原因は?何日遅れたら妊娠?婦人科受診の目安を医師が解説
「生理が来ない…」
「いつもより遅れている」
「妊娠している可能性は?」
生理が予定通り来ないと、多くの女性が不安になります。
婦人科外来でも、
生理が1週間遅れている
生理が2週間来ない
生理が1ヶ月来ない
という相談は非常に多くあります。
実際、生理が遅れる原因は
妊娠
ストレス
ホルモンバランスの乱れ
生活習慣の変化
などさまざまです。
この記事では
生理が来ない原因
何日遅れたら妊娠の可能性があるのか
婦人科を受診する目安
生理不順の定義
について、婦人科専門医の視点から詳しく解説します。
生理が来ないのは異常?まずは正常な生理周期を確認
まず知っておきたいのが 正常な生理周期です。
月経周期は「前回の生理が始まった日から次の生理が始まる前日まで」の日数で計算します。
正常な月経周期は
25日〜38日
とされています。
つまり
28日周期
30日周期
32日周期
など多少のばらつきは正常です。
毎月ぴったり同じ日に生理が来なくても問題ありません。
生理が何日遅れたら妊娠の可能性?
「生理が来ない=妊娠?」
と考える方も多いでしょう。
妊娠の可能性を考える目安は生理予定日から1週間以上遅れた場合です。
妊娠検査薬は通常生理予定日から1週間後に使用することで正確な結果が出やすくなります。
そのため
生理が3日遅れ
生理が5日遅れ
程度であれば、妊娠とは限りません。
生理が遅れる原因
生理が来ない原因にはさまざまなものがあります。
主な原因を紹介します。
◆妊娠
生理が来ない原因として最も明確なのが、妊娠です。
性行為があった場合は、まず妊娠の可能性を考える必要があります。
妊娠すると
生理が来ない
胸の張り
眠気
吐き気
などの症状が出ることがあります。
◆ストレス
女性の体は非常にデリケートで、
受験
就職
転職
引越し
などのストレスによって排卵が遅れることがあります。
排卵が遅れると生理も遅れます。
その結果生理が2週間程度遅れることもあります。
◆睡眠不足
睡眠不足はホルモンバランスに影響します。
特に
夜勤
生活リズムの乱れ
などは月経周期を乱す原因になります。
◆急激な体重変化
急激な
ダイエット
体重増加
も生理が遅れる原因になります。
体脂肪率は女性ホルモンと関係が深いため、極端なダイエットは月経を止めてしまうことがあります。
◆ホルモンバランスの乱れ
生理は
脳の視床下部
脳の下垂体
卵巣
子宮
の連携プレイによってコントロールされています。
そのため、脳の命令がうまく出なかったり、卵巣がスムーズに働くなることで、ホルモンバランスが崩れると生理が遅れます。
◆多嚢胞性卵巣症候群(PCOS)
若い女性に多い原因のひとつが多嚢胞性卵巣症候群(PCOS)です。
PCOSの特徴は、排卵障害です。また、男性ホルモンが増えることが多く、ニキビや多毛などの「男性化」兆候が出ることもあります。
排卵がうまくいかないので、不妊の原因にもなります。
生理不順のパターンとしては、周期がバラバラ・少量の出血が長引く・不正出血なのが生理なのかの区別がつきにくい、などの特徴があります。
◆甲状腺の病気
甲状腺ホルモンの異常でも生理が止まったり、不規則になることがあります。
生理が来ないとき何日待てばいい?
一般的な目安は次の通りです。
遅れ 対応
3~5日 様子を見る
1週間 妊娠検査
2週間 婦人科相談
1ヶ月 受診推奨
3ヶ月 必ず受診
生理が1ヶ月来ない場合
生理が1ヶ月以上来ない=前の整理から60日あいている場合は
月経不順
の可能性があります。
特に普段規則的だった人が急に遅れた場合は、婦人科で相談すると安心です。
生理が3ヶ月来ない場合
生理が3ヶ月以上来ない場合は
無月経
と呼ばれます。
無月経は、重篤な卵巣機能の低下が起きている可能性があります。
無月経期間が長くなれば、その分必要な治療期間も長くなりがちです。
早めの受診をお勧めします。
婦人科で行う検査
婦人科では次のような検査を行います。
妊娠検査(妊娠の可能性があれば)
ホルモン検査
超音波検査
主にホルモンの検査結果を見て、原因に応じて治療を行います。
生理が来ないときの治療
原因によって治療方法は異なります。
代表的な治療は
ピルより軽いホルモン治療(カウフマン療法)
ピル
漢方治療
食事や体重のコントロール
などです。
生理不順が不安な方へ
生理が遅れるたびに「妊娠しているかも」と不安になる方も多いです。
その場合、避妊を兼ねて低用量ピルを服用することをお勧めしています。
ピルの服用には
生理周期が安定
避妊効果
生理痛軽減
などのメリットがあります。
横浜駅近くで生理不順を相談できる婦人科
当院では
生理が不規則
生理が来ない
妊娠の心配
ピル相談
などの診療を行っています。
無理な内診は行わず、ご本人のご希望や年齢を考慮して検査を行いますので、10代の方でも安心して受診していただけます。
横浜駅近くで、女医だけの婦人科を探している方はお気軽にご相談ください。
女性医師が丁寧に診察いたします。
まとめ
生理が来ない原因は
妊娠
ストレス
ホルモンバランス
生活習慣
などさまざまです。
受診の目安は
度々2週間以上遅れる
1ヶ月来ない
3ヶ月無月経
妊娠しているかもしれない
です。
生理は女性の健康状態を示す重要なサインです。
気になる症状があれば、婦人科で相談しましょう。
日付:2026年4月17日 カテゴリー:日々の雑記
HPV検査とは?ASC-US・LSILと言われたらどうする?子宮頚がん検査の結果の見方
HPV検査とは?ASC-US・LSILと言われたらどうする?子宮頸がん検査の結果の見方を婦人科医が解説【横浜駅近くの婦人科】
子宮頸がん検診を受けたあとに
「ASC-USと言われた」
「LSILという結果だった」
「HPV検査を受けてくださいと言われた」
と説明されて、不安になったことはありませんか?
婦人科外来では
「HPV陽性と言われたけれどがんになる?」
「ASC-USはがんですか?」
「LSILは治りますか?」
「コルポスコピーは痛いですか?」
というご質問をよくいただきます。
まず大切なのは、
HPV陽性=子宮頸がんではありません
ということです。
HPV検査は、子宮頸がんを早期に発見するための大切な検査です。
この記事では
HPV検査とは何か
HPV陽性の意味
ASC-US・LSILとは何か
コルポスコピー検査とは
婦人科受診の目安
について、婦人科専門医の立場から詳しく解説します。
HPVとは?子宮頸がんの原因ウイルス
HPVとは
ヒトパピローマウイルス(Human Papillomavirus)
というウイルスです。
HPVは非常にありふれたウイルスで、性交経験のある女性の多くが一度は感染すると言われています。
HPVには100種類以上の型がありますが、そのうち13〜15種類が子宮頸がんの原因となる「ハイリスク型HPV」です。
代表的な型は
HPV16型
HPV18型
HPV31型
HPV33型
HPV52型
HPV58型
などです。
子宮頸がんの約70%は
16型・18型
によって発生します。
HPV検査とは?
HPV検査とは子宮頸部にハイリスクHPVが感染しているかを調べる検査です。
検査方法は、子宮頸がん検診とほぼ同じで子宮頸部(子宮の出入り口の部分)を綿棒やブラシで軽くこするだけです。
痛みはほとんどありません。
検査時間も数秒程度で終わります。
子宮頸がん検診(細胞診)との違い
従来の子宮頸がん検診では
子宮頸部細胞診
という検査を行います。
これは
細胞の形に異常がないかを調べる検査
です。
一方、HPV検査は
原因ウイルスの感染を調べる検査
です。
つまり
検査 調べるもの
細胞診 細胞の異常
HPV検査 ウイルス感染
です。
最近では
細胞診+HPV検査
を併用することで、より正確に子宮頸がんのリスクを判断できるようになっています。
子宮頸がん検診の結果:ASC-USとは?
子宮頸がん検診の結果でよく出てくる言葉が
ASC-US
です。
ASC-USとは
Atypical Squamous Cells of Undetermined Significance
の略で
正常とは言えないが、明らかな異常とも言えない細胞
を意味します。
つまり
グレーゾーンの変化
です。
ASC-USは比較的よく見られる検査結果で、
多くの場合は
一時的な炎症
HPV感染
などによるものです。
ASC-USと言われたらどうする?
ガイドラインでは
ASC-USの場合
次の対応が推奨されています。
HPV検査
6ヶ月後の再検査
コルポスコピー検査
この中で
まずHPV検査を行う方法
が最も一般的です。
HPV陰性なら大きな問題はない可能性が高いため、経過観察となります。
LSILとは?がんの可能性は?
LSILとは
Low-grade Squamous Intraepithelial Lesion
の略で
軽度異形成
を意味します。
LSILはHPV感染による細胞変化であることが多く、組織診断が軽度異形成であれば半数以上の人が自然に正常に戻ります。
HPV陽性の場合は、異常が持続しやすいこともあります。
コルポスコピー検査+組織診で細胞の変化の程度を調べ、経過観察の頻度を決めます。
コルポスコピー検査とは?
コルポスコピーとは子宮頸部を拡大して観察する検査です。
専用の顕微鏡(コルポスコープ)を使い、異常な部分がないかを確認します。
通常は、異常が疑わしい部分の組織を少量採取(生検)します。
コルポスコピーは痛い?
コルポスコピー自体はほとんど痛みはありません。
ただし、組織を採取する場合は
軽い痛み
少量の出血
があることがあります。
通常は数日で落ち着きます。
HPV陽性とは?がんの可能性
HPV陽性と聞くと
「がん?」
と心配になる方も多いです。
しかし
HPV陽性=がんではありません
HPV感染は非常に一般的で、多くの場合1〜2年で自然に消えます。
ただし、感染が長く続くと
異形成→子宮頸がん
に進む可能性があります。
そのため定期的な検査が重要です。
HPVワクチンと子宮頸がん予防
子宮頸がんの予防には
HPVワクチン
が有効です。
HPVワクチンには、予防できるウイルスの型によって3種類の薬剤がありますが、最近は9種類が予防できる9価ワクチン(シルガード9)が主流です。
HPV16型・HPV18型をはじめ、9種類のHPVが予防できます。
ワクチンを接種していても、予防できる型以外のウイルスに感染するリスクや、HPVが関わらない子宮頚がんになるリスクはあります。
そのため、ワクチン接種後も子宮頸がん検診は必要です。
HPV検査を受けるタイミング
HPV検査は
次のような場合に行われます。
30~60歳の子宮頚がん検診(細胞診の代わり)
子宮頸がん検診でASCーUS
組織診断で軽度異形成や中等度異形成
婦人科で行うHPV関連検査
婦人科では
子宮頸がん検診
HPV検査
コルポスコピー
組織診
などを行います。
これらを組み合わせることで子宮頸がんを早期に発見できます。
横浜駅近くでHPV検査ができる婦人科
当院では
子宮頸がん検診
HPV検査
コルポスコピー検査
異形成フォロー
などを行っています。
横浜市のHPV検診も承っています。
「ASC-USと言われた」
「HPV陽性だった」
「検査結果の意味がわからない」
という方もお気軽にご相談ください。
女性医師が丁寧に説明いたします。
まとめ
HPV検査は
子宮頸がんのリスクを調べる重要な検査
です。
ポイント
HPV陽性=がんではない
ASC-USはグレーゾーン
LSILは軽度異形成
必要に応じてコルポスコピー
定期的な検査を受けることで、子宮頸がんは早期発見・予防が可能です。
気になる検査結果があれば、婦人科で相談しましょう。
日付:2026年4月17日 カテゴリー:日々の雑記
新しい横浜市子宮頚がん検診についてよくあるご質問【横浜駅近く女医の婦人科】
★2025年1月から横浜市子宮頚がん検診が変わりました(横浜駅 おすすめ 婦人科 土曜日)
*30歳未満・61歳以上は今まで通り
*30歳~60歳(2025年4月1日の時点で)の方は
・補助が使える年齢が5年ごとの節目年齢(30歳・35歳・・・)
・検査の方法が「HPV単独法」
・自己負担額は2,000円
・以下の方は検診の対象外となります
ア:子宮頚部を有さない方
イ:子宮頚部浸潤癌の治療中又は過去なったことがある方
ウ:異形成や上皮内がんなどの「前がん病変」の経過観察中の方
エ:性交経験が一度もない方
・横浜市から届いたバーコードを持参する
(バーコードがないと検査ができません)
注)節目年齢ではないのに検診用バーコードが届くことがあります
2025年1月から移行するため最初の5年間は節目年齢ではない方にも案内が届きます。 2024年4月~12月の期間に横浜市の子宮頚がん検診を受けている節目年齢ではない方は、バーコードが届いても検査を受けられるのは2026年4月以降になります。
質問1:案内が届いたらすぐに受けないといけませんか?(横浜市 おすすめ 婦人科 女医 土曜日)
2024年4月~12月に横浜市の補助を使って子宮頚がん検診を受けている方は、届いたバーコードで検診を受けられるのは2026年4月以降です。
それまでは、バーコードをなくさないように保管しておいてください。
前回の検診が2024年3月より前であればいつでも検査は可能です。
特に、ここ2~3年検診を受けていないという方は、お早めに受けることをお勧めします。
質問2:筋腫の手術で子宮をとっていますが検査は可能ですか?(横浜 評判いい 婦人科 女医)
子宮をすべて取っている(子宮全摘を受けている)方は、上記「対象外になる方」の「ア:子宮頚部を有さない方」に該当します。
そのため、子宮全摘後は横浜市の補助を使用して子宮頚がん検診を受けることはできません。
一般的に、良性疾患(子宮筋腫や子宮腺筋症)で子宮全摘をした後は、「子宮がん検診」が不要になります。
質問3:過去に子宮頚がん検診で異常が出たことがありますが検査は受けられますか?(横浜駅 女医だけ 婦人科 評判いい)
現時点で、まだ異常が残っており、「異形成」を経過観察中の方は横浜市の補助を使った検診をご利用いただくことはできません。
過去に「異形成」を指摘されて、現在は完全に正常に戻っている場合や、「異形成」で手術を受けてその後ずっと正常な場合は、検査が可能です。
完全に正常に戻っているかどうかが分からない場合は、「過去2回分の検査結果が『NILM』かどうか」をご確認ください。
質問4:HPVが陽性だともう一度検査を受けないといけないのですか?(横浜 駅近く 婦人科 女医)
検診の結果で、HPVが陽性だった場合は「自動的に」細胞診が追加されます。そのため、再度検査にお越しいただく必要はありません。ウイルスの検査のためにぬぐい取った検体でそのまま細胞診を行います。
また、検査代金に細胞診が追加になった場合の料金も含まれているため、細胞診が追加になっても追加の料金はかかりません。
質問5:HPV単独検診は5年ごとにですが本当に5年間もあけて大丈夫でしょうか?(横浜 ベイクウォーター クリニック)
今回の横浜市の検診事業の目的は、「進行した癌で命を失うことを防ぐ」ことが目的です。そのため、「できるだけ早い段階で異常を見つける」ことが目的にはなっていません。
つまり、5年前の検査が「異常なし」でも、5年後に検査を受けた時に「異形成です」「早期のがんです」という結果になる可能性はあるということです。
例え検診で異常がなくても、不正出血やおりものの異常があれば、その段階で細胞診を受けるようになさってください。
日付:2026年4月16日 カテゴリー:日々の雑記
横浜で婦人科を探している方へ 後悔しない婦人科の選び方【女医・ピル・生理不順】
横浜で婦人科を探すなら?後悔しない婦人科の選び方【女医・ピル・生理不順】
横浜駅周辺には多くの婦人科クリニックがあります。
そのため
「どの婦人科を選べばいいの?」
「女医の婦人科はある?」
「生理不順やピルの相談はどこ?」
と迷う方も多いのではないでしょうか。
婦人科は
生理不順
PMS
おりものの異常
妊娠
更年期
子宮頚がん・異形成
子宮筋腫
子宮内膜症
卵巣のう腫
など、女性の心身の不調を年齢を問わずサポートする重要な診療科です。
そのため 自分に合う婦人科選びがとても大切です。
この記事では
婦人科の選び方
転院するタイミング
横浜で婦人科を選ぶポイント
を解説します。
★生理痛に関してはこちらも参考にしてみてください
婦人科の選び方
婦人科を選ぶときに重要なポイントがあります。
◆「女性医師がいる」ではなく「女医のみが診察している」
婦人科では
妊娠
生理の悩み
性感染症
性の悩み
などデリケートな相談があります。
そのため、女性医師の婦人科を希望する方も多いです。
◆丁寧な説明
婦人科診療では
ピル
HPV検査
コルポスコピー
など専門用語が多くあります。
分かりやすく説明してくれるクリニックを選びましょう。
◆通いやすい場所
婦人科は
定期検診
経過観察
ピルやホルモン剤の処方
など定期的な通院が必要になることがあります。
横浜駅近くなど通いやすい立地は重要です。
◆婦人科を乗り換えるタイミング
次のような場合は転院を検討してもよいでしょう。
説明が不十分
質問しづらい
予約が取れない
保険のピルを処方してもらえない
婦人科は長く通うこともあるため、信頼できる医師や相性のある医師に診てもらうことが重要です。
婦人科で相談できる症状
婦人科ではさまざまな相談ができます。
生理不順
生理周期がバラバラ
生理が来ない
など。
ピル相談
避妊用の低用量ピル
生理痛治療のためのピルやミニピル
PMS治療のためのピルやミニピル
など。
子宮頸がん検診
ASC-US
LSIL
HPV検査
などの相談も可能です。
尿漏れ・腟のゆるみ
出産後や更年期に増える症状です。
骨盤底筋治療で改善することがあります。
横浜で婦人科を選ぶポイント
横浜には多くの婦人科があります。
そのため
女医だけが診察しているか
診療内容が自分に合っているかどうか
通いやすさ
などを比較して選ぶとよいでしょう。
ポートサイド女性総合クリニック
横浜駅近くで婦人科をお探しの方は
ポートサイド女性総合クリニック
もご検討ください。
当院では
女性医師が診療
ピル処方
生理不順
HPV検査
子宮頸がん検診
などの診療を行っています。
丁寧な説明を心がけていますので、初めて婦人科を受診する方や10代の方も安心してご相談ください。
まとめ
婦人科選びでは
女医のみの診察
丁寧な説明
通いやすさ
が重要です。
横浜駅周辺で婦人科を探している方はぜひ参考にしてください。
日付:2026年4月14日 カテゴリー:日々の雑記
性交後2週間で妊娠検査薬が陰性なら妊娠していないと言える?【横浜市・女医の婦人科】
性交後2週間「妊娠反応が陰性」でも妊娠している?(横浜市 おすすめ 婦人科 女医)
https://youtube.com/shorts/AhG4NPH3qHI?si=uQs-DWKjWEoiROE-
妊娠を疑うのは「生理が遅れた時」だと思われますが、元々生理不順で周期がバラバラだったり、「いつも遅れがち」な場合は、生理が来ないのが単なる生理不順なのか妊娠なのかは判別が難しくなります。
時々、男性からも「彼女の生理が遅れている」「ゴムしていたのに生理が来ない」といったご相談を受けることがありますが、不安を抱えた時こそ普段の避妊方法を見直すチャンスです。
性行為後に何日たったら「妊娠していない」ことがはっきりするのか?は、生理の周期が安定しているかどうかによっても異なります。
生理が来ないからと言って焦ってフライングで妊娠検査薬を使っても、陰性に出ることがあります。妊娠検査薬が、性交後何日で陽性になるのかは気になるところだと思われますが、性行為の時期が排卵日の何日前なのかによって異なってくるのです。
例えば、性交後1週間で妊娠反応が陽性になることはあるのでしょうか?もし、その性交渉の前にも何度か性交渉の機会があれば、答えは「Yes」です。しかし、ずっと性交渉がなく、1回だけ性交渉をして、その1週間後に妊娠反応が陽性になる、ということはありません。
生理が遅れて、妊娠の可能性が「ゼロではない」つまり性行為の機会が1回でもあるのなら、まずは妊娠検査薬で確認が必要です。
スティック状の検査薬に尿をかけると、1~2分で妊娠しているかどうかがわかります。
妊娠検査薬が「陽性」であれば、確実に体のどこかに妊娠しているということになります。直ちに受診が必要です。
妊娠検査薬が「陰性」だった場合は、「妊娠していない」か「検査の時期が早すぎて妊娠しているのに陽性が出ない」のどちらかです。
なので、「妊娠反応が陰性だったのに実は妊娠していた」ということはあり得ます。
何度か妊娠検査薬を使ったけれどずっと陰性だったので妊娠していないと思っていたら、2週間後の検査で陽性が出た、といったケースは実際にあります。なので、妊娠検査薬を生理予定日に使って陰性だった場合は、その後陽性になる可能性もあると思っておいた方がよいでしょう。
妊娠検査薬が陽性に出る仕組み・性交後何日で反応する?(横浜駅 評判いい 近くの 婦人科 土曜日)
妊娠検査薬は、妊娠すると血液中に増える「HCG」というホルモンが尿中にどのくらいあるかをチェックするものです。
血液中にHCGが増えれば、当然尿中にもたくさん出てくるので、一定量以上の「HCG」が尿中に出ていれば、検査薬が「陽性」になる仕組みです。
この「HCG」は、妊娠の成立とともに段々増えていきます。着床したばかり(妊娠3週)では、妊娠していない時よりは増えているけれどまだ尿中の量がそこまで多くないので妊娠反応は陽性にはなりません。
妊娠4週になるとある程度の量が出てくるので、市販の検査薬だと「うっすら陽性」になってきます。
検査薬に「生理の予定日1週間後から使えます」と書いてある場合、「陽性反応」が出る尿中のHCG濃度の関係で、妊娠5週くらいにでるHCGの量であれば陽性がはっきり出るということを示しているのです。
フライングで検査をしても、妊娠4週を過ぎていればほんのり陽性が確認できることはあります。ちょうど排卵日ごろに性行為をすると、性行為から2週間後が生理予定日になるため、まずは性行為から2週間後に検査をする人が多いかもしれません。
ただ、前述のとおり、妊娠検査薬が陽性に出るタイミングは「性交から何日後」ではなく、「排卵日から何日後」で決まります。なので、「性交から何日後に妊娠検査薬を使えばいいか?」という明確なルールはないのです。
生理が不規則だと検査のタイミングがわかりにくい(横浜 おすすめ 婦人科 女医 土曜日)
「妊娠〇週」という数え方は、生理の周期が安定していて、前の生理がいつなのかがはっきりしている場合は正確に割り出せますが、周期が不定期な方の場合は、最終月経からカウントした「妊娠〇週」がずれることがあります。
生理が遅れていて、最終月経から計算すると「妊娠5週」のはずだから、妊娠検査薬を使ってみたら「陰性」に出た。でも実際は、生理不順で、検査した時点では「妊娠3週」だったから陽性が出ないだけで、2週間後に再度検査をしたら陽性が出た、ということは起こりえます。
生理が遅れているのが「妊娠のせいではない」と確認するには、まずは生理が遅れた時点で妊娠反応を確認します。
結果が「陰性」の場合は、「最後の性行為」から3週間以上経過するのを待ってから再検査をします。
生理から何日遅れて検査をしたらいいのか?ではなく、「最後の性行為」から3週間というのがポイントです。
最後の性行為から3週間たっても妊娠反応が陰性の場合は妊娠していない可能性が高いと言えます。ただし、この時使用した妊娠検査薬が「妊娠5週にならないと陽性が出ない(感度が低い)」ものであると、陽性が出ない可能性があります。
これは、「精子の受精能力は3~7日間」「卵子の受精能力は12~24時間」であることから、性行為があった日が「排卵日の1週間前」であった場合に、「ギリギリ受精できるかもしれない」という考えからの計算になります。
性行為の1週間後が排卵日=性行為から3週間後が妊娠4週 ⇒ ぎりぎり妊娠反応が陽性に出るはず、ということになるのです。なので、妊娠4週で陽性が出ない検査薬を使用すると「陰性」と出る可能性が考えられます。
妊娠検査薬を性交後2週間で使うのは早い?(横浜 評判いい 婦人科 女医のみ 土曜日)
厳密に、「性行為から何日目で陽性反応が出ます」と言えないのは、精子の授精可能期間に幅があるからです。
時々、「性交後2週間たってから検査したら陰性でした」と言われることがありますが、「性交後2週間」だと早すぎる可能性があります。なぜなら、性行為をした日が排卵日の5日前で、受精期間が長い精子が受精していたとすると、「性交後2週間」の時期は、まだ「妊娠4週」未満だからです。
最後の性行為から3週間たって、妊娠反応が陰性の場合は、もう1週間待って再検査をし、それでも陰性であれば妊娠である可能性はないので、その時点で生理が来ていなければ受診しましょう。
ただし、この「様子を見ている期間」に性行為があった場合、「最後の性行為から3週間」というカウントがリセットされますので注意が必要です。妊娠していないことが確実に確認できるまでは、性行為を控えることをお勧めします。
また、もし、「妊娠を希望していない」のであれば、生理不順の治療と避妊を兼ねてピルを服用した方がベターです。
生理が遅れるたびに不安になるより、ピルで確実な避妊をした方が心身の健康につながります。
避妊目的だけでピルを処方する場合は、特別な検査は不要です。問診と血圧測定のみで処方できますので、まずは婦人科で相談してみてくださいね。
ご予約はこちらから【横浜駅近くの婦人科】
日付:2026年4月13日 カテゴリー:日々の雑記
性感染症のセルフチェック(自己検査キット)は正確?
性病かも?!と思ったらセルフチェックでよい?(横浜市 おすすめ 土曜日婦人科)
最近は生活習慣病や性感染症を自己検査できるキットが販売されているので、病院に行かず自分で検査をしたいと考える人も増えているようです。
特に、婦人科はどうしても受診のハードルが高くなってしまうので、「気になる症状があるけれど受診せずに済ませたい」という場合に、自己検査キットを利用する方もいらっしゃいます。
当院では、自己検査で異常が出た場合の治療や精密検査も承っているので、時々提携先の検査キットを利用された方が受診なさいます。
子宮頚がん検査のセルフチェックは危険(横浜市 評判いい 婦人科 土曜日)
婦人科領域で自己検査キットが販売されているのは、性感染症検査と子宮頚がん検診です。
検査の精度という観点から、子宮頚がん検診(細胞診)の自己検査はお勧めしません。これは、自分で子宮の出口の細胞を正確にこすり取ることが難しいからです。正しい位置から細胞をこすり取っていなければ、異常があるのに結果には「異常なし」と出てしまう、つまり「見落とし」のリスクが発生します。
子宮頚がん検診(細胞診)の代わりに、「HPV検査」を行う場合があります。HPV検査は、おりものをぬぐい取る検査なので、子宮の出入り口をピンポイントでこすれていなくても、一応検査が可能です。
細胞診よりは、検査の精度は正確になりますので、どうしても婦人科に行きたくないけれど子宮頚がんのチェックはしておきたいという場合は、HPV検査を自己検査をしてみてもよいでしょう。
ただし、結果が「陽性」だった場合は、かならず医療機関を受診しましょう。
性感染症の検査は、血液で行うものと、おりもので行うものと、うがい液(喉の分泌物)で行うものがあります。
血液でわかるもの⇒B型肝炎・C型肝炎・梅毒・HIV
おりものでわかるもの⇒クラミジア・淋菌・トリコモナス・マイコプラズマ
うがい液でわかるもの⇒咽頭クラミジア・咽頭淋菌
血液の検査は、十分量の血液を郵送することができれば、医療機関で行っても自己検査キットで行っても、検査の精度はほとんど変わりません。
おりものの検査は、しっかりと奥の方からおりものをとっていれば、医療機関で行う場合はほぼ同じ制度で検査ができます。取り方によっては、不正確になる場合もありますので、検査キットに書いてある検査の方法をしっかり読んで、その通りに操作することが重要です。
うがい液は、喉の奥までしっかり液体をためて上を向いてガラガラすれば、医療機関で行う検査と同じものになります。うがいの仕方さえきちんと行えば、検査生徒は医療機関とほぼ同じです。
おりものの異常など、気になる症状がある場合は、できれば医療機関で検査を受けることをお勧めします。医療機関で保険診療を受けた方が料金負担も軽くて済みますし、必要に応じてすぐに治療が可能です。
症状がないけれど検査しておきたい場合や、職業柄毎月検査が必要といった場合は、自己検査キットをうまく利用するのも選択肢の一つです。
当院では、
と提携しています。
これらの検査キットや他社の検査キットを使って異常が出た場合は、必要に応じて処方や追加の検査を行っていますので、まずはお電話でご相談ください。
予約専用電話⇒045-440-5577
◆参考 「視診が必要な項目と症状を解説」 – 性感染症内科ペアライフクリニック
日付:2026年4月10日 カテゴリー:日々の雑記
低用量ピルとは?効果・副作用・料金・処方方法を解説~安く処方してもらうには?~
低用量ピルとは?効果・副作用・料金・処方方法を婦人科医が解説
「低用量ピルってどんな薬?」
「副作用は大丈夫?」
「婦人科で処方してもらえるの?」
低用量ピル(経口避妊薬)は、現在世界中で多くの女性が使用している薬です。
避妊だけでなく、生理痛・生理不順・PMS(月経前症候群)の改善などにも効果があります。
日本でも、月経トラブルの治療や避妊の目的で、婦人科でピルを処方される方が増えています。
この記事では
-
低用量ピルとは何か
-
ピルの効果
-
副作用
-
費用
-
婦人科での処方方法
について、婦人科専門医の視点から詳しく解説します。
低用量ピルとは?
低用量ピルとは、女性ホルモン(エストロゲンとプロゲステロン)を少量含む内服薬です。
このホルモンを毎日服用することで
-
排卵を抑える
-
子宮内膜を薄くする
-
子宮頸管粘液を変化させる
という作用が起こります。
その結果、
非常に高い避妊効果(約99%)
が得られます。
現在では避妊目的だけでなく、月経トラブルの治療薬としても広く使用されています。
低用量ピルの主な効果
低用量ピルにはさまざまな効果があります。
避妊効果
最も知られている効果が避妊です。
正しく服用した場合、避妊成功率は
約99%
とされています。
コンドームと比べても非常に高い避妊効果があります。
生理痛(月経困難症)の改善
ピルを服用すると
-
子宮内膜が薄くなる
-
子宮収縮が弱くなる
ため、生理痛が軽くなることが多いです。
生理痛が強い方には、治療としてピルが処方されることもあります。
生理周期が安定する
生理不順の方は
-
生理がいつ来るか分からない
-
生理が遅れる
といった悩みがあります。
ピルを服用すると
規則的な周期で生理が来る
ようになります。
PMS(月経前症候群)の改善
PMSとは
-
イライラ
-
気分の落ち込み
-
むくみ
-
頭痛
など、生理前に起こる症状です。
ピルによってホルモン変動が安定するため、
PMS症状が軽くなることがあります。
ニキビ改善
一部のピルは
ニキビ改善
にも効果があります。
ホルモンバランスが整うことで、皮脂分泌が減るためです。
低用量ピルの種類
低用量ピルにはいくつかの種類があります。
日本でよく処方されるピルには
<<避妊用の自費ピル>>
-
マーベロン(ファボワール)
-
トリキュラー(ラベルフィーユ)
-
アンジュ
<<治療用の保険ピル>>
-
ルナベル(フリウェル)
-
ヤーズ(ドロエチ)
-
ジュリナ
- アリッサ
などがあります。
それぞれ
-
ホルモン量
-
副作用の出やすさ
-
向いている症状
が異なるため、医師と相談して選びます。
低用量ピルの副作用
ピルの副作用が心配な方も多いと思います。
主な副作用は次の通りです。
-
吐き気
-
頭痛
-
胸の張り
-
不正出血
多くの場合、服用開始から1〜2ヶ月で体が慣れて改善します。
血栓症のリスク
ピルで注意が必要なのが
血栓症
です。
血栓症とは、血管の中に血のかたまりができる病気です。
ただし、
若く健康な女性では発生率は非常に低く、
妊娠中の血栓症リスクの方が高いと言われています。
喫煙している方や肥満の方はリスクが高くなるため、医師の判断が重要です。
ピルの料金
ピルは
-
保険診療
-
自費診療
のどちらかになります。
保険適用
次の場合は保険適用になります。
-
月経困難症
-
子宮内膜症
-
月経不順
保険の場合、自己負担は
月600円〜2500円程度(ピルの種類によって異なる)
です。
自費ピル
避妊目的のピルは自費になります。
費用の目安
月3000〜4000円
程度です。
ピルは婦人科で処方してもらえる?
低用量ピルは
婦人科で処方
してもらえます。
診察では
-
問診
-
血圧測定
-
必要に応じて検査
を行います。
問診上リスクがなければ、初診ですぐに処方が可能です。
ピルを飲み始めるタイミング
通常は
生理開始日又は開始から5日以内
に服用を開始します。
医師の指示に従って服用しましょう。
ピルが向いている人
次のような方におすすめです。
-
生理痛が強い
-
生理不順
-
PMS
-
避妊
-
生理周期を整えたい
ピルが向いていない人
次の方は注意が必要です。
-
喫煙者(35歳以上)
-
血栓症既往
-
重度高血圧
-
乳がん既往
医師と相談して判断します。
横浜駅近くでピルを処方できる婦人科
当院では
-
ピルやミニピルの処方
-
生理不順の治療
-
PMSの相談
-
月経困難症の検査や治療
などの診療を行っています。
横浜駅近くでピル処方を希望される方は、お気軽にご相談ください。
10代の方でも安心して受診していただけますので、気になる症状があればまずは一度受診なさってください。
女性医師が丁寧に診察いたします。
まとめ
低用量ピルや超低用量ピルは
-
高い避妊効果
-
生理痛改善
-
生理周期安定
-
PMS改善
など多くのメリットがあります。
副作用や体質に合わせた処方が重要なため、婦人科で相談して使用することをおすすめします。
気になる方はお気軽にご相談ください。
日付:2026年4月10日 カテゴリー:日々の雑記
【横浜で生理不順の相談なら】原因・何日遅れたら受診?婦人科での検査と治療を解説
【横浜で生理不順の相談なら】原因?何日遅れたら受診?婦人科での検査と治療を解説【横浜駅徒歩圏内・女医】
「生理周期がバラバラで不安」
「生理がなかなか来ない」
「横浜で生理不順を相談できる婦人科は?」
このような理由で
「横浜 生理不順」「横浜駅 婦人科 生理不順」
と検索される方はとても多くいらっしゃいます。
生理不順(月経不順)は
年齢的な卵巣機能の変化
ストレス
ダイエット
多嚢胞性卵巣症候群(PCOS)による排卵障害
などが原因で起こることがあり、放置すると将来的な健康にも影響することがあります。
この記事では
生理不順の原因
何日遅れたら受診するべきか
婦人科での検査・治療
横浜で婦人科を選ぶポイント
について詳しく解説します。
生理不順とは?どこからが異常?(横浜駅 婦人科 おすすめ)
生理不順とは「生理周期が一定でない状態」を指します。
正常な生理周期は
25日〜38日
とされています。
以下の場合は生理不順の可能性があります。
24日以下(頻発月経)
39日以上(希発月経)
3ヶ月以上来ない(無月経)
生理が何日遅れたら受診する?(婦人科 横浜駅 おすすめ)
「生理が何日遅れたら異常?」
「毎月同じ日に来ないと生理不順?」
「生理不順を放置するとどうなる?」
といったご相談は、よくある質問です。
目安は以下の通りです。
1週間遅れ → 様子を見る
2週間遅れ → 注意
3週間以上の遅れ・1ヶ月来ない → 受診推奨
3ヶ月来ない → 必ず受診
特に、2週間以上遅れる状態が続く場合婦人科での相談をおすすめします。
生理不順の主な原因(横浜 婦人科 女医)
◆ホルモンバランスの乱れ
生理は
脳
卵巣
ホルモン
によってコントロールされています。
このバランスが崩れると生理不順になります。
◆ストレス
仕事(過労)
学業(受験など)
人間関係
無理なダイエット
などのストレスは、脳から卵巣への指令を妨げてしまうことがあります。
結果として、排卵が遅れたり排卵しなくなったりすることで、生理が遅れる場合があります。
◆生活習慣の乱れ
睡眠不足
夜勤等の不規則な生活リズム
食生活の乱れ
なども、脳の働きを妨げることがあり、生理不順の原因になります。
◆多嚢胞性卵巣症候群(PCOS)
若い女性に多い原因です。
初めて生理が来てからずっと生理不順
排卵しにくい
という特徴があります。
◆体重変化・ダイエット
急激なダイエットや体重増加も生理不順の原因になります。
生理不順を放置するとどうなる?
生理不順を放置すると
妊娠しにくくなる
ホルモン異常による骨密度や血管への悪影響
子宮内膜の異常(子宮体がんのリスク増加)
につながることがあります。
そのため、早めの対応が重要です。
婦人科で行う検査
横浜の婦人科では必要に応じて以下の検査を行います。
ホルモン検査(血液検査)
超音波検査
妊娠検査(妊娠の可能性がある場合のみ)
通常は、検査結果を確認してから治療を行います。
生理不順の治療方法
◆ホルモン剤による治療
低用量ピル・超低用量ピル・カウフマン療法などで生理周期を整えます。
ピルは、生理痛の改善やホルモンバランスの改善だけでなく、子宮体がんのリスクを下げる効果も期待できます。
◆排卵を促す治療
すぐに妊娠を希望している場合は「排卵誘発剤」による治療を行うことがあります。
◆漢方治療
軽い生理不順で、ホルモンのバランスがそれほど乱れていない場合は、漢方薬を使って体質改善を図ることもあります。
◆生活習慣改善
睡眠
食事
ストレス管理
など、生理不順の原因となりうる生活習慣を見直します。
横浜で生理不順を相談するなら
横浜には多くの婦人科がありますが、
次のポイントが重要です。
女医のみが診察している婦人科⇒相談しやすく安心感があります
丁寧な説明⇒ホルモンや治療について自分で把握しやすくなります
通いやすい立地⇒継続通院しやすい
横浜駅徒歩圏内の婦人科のメリット
ポートサイド女性総合クリニックは
横浜駅から徒歩圏内
にあります。
そのため
横浜市内の方
みなとみらいエリア
川崎・東京方面から
など
遠方からでも通院しやすい立地です。
特に
定期通院が必要な生理不順
ピル処方
ではアクセスの良さは大きなメリットになります。
横浜で生理不順を相談できる婦人科
ポートサイド女性総合クリニックでは
生理不順
生理が来ない(無月経)
ピル処方
ホルモン検査
などの診療を行っています。
女性医師が丁寧に診察し、
一人ひとりに合わせた治療を行っています。
よくある質問
Q 生理不順は自然に治る?
一時的な生理不順の場合、自然に改善するもあります。3か月以上周期の乱れが続く場合は受診をおすすめします。
Q 生理不順で妊娠できますか?
原因によりますが、治療で改善することもあります。
Q ピルで生理不順は治る?
多くの場合改善します。
Q 何歳から受診すべき?
10代でも2ヶ月以上来ない場合は相談をおすすめします。
まとめ
生理不順は
ホルモンバランスの乱れ
ストレス
生活習慣の乱れ
などが原因で起こります。
受診の目安としては
2週間以上の遅れ
1ヶ月来ない
3ヶ月無月経
といった大幅な周期の乱れがあった場合は、早めに相談した方が安心です。
横浜で生理不順の相談をするなら
女医
丁寧な説明
通いやすさ
を重視して婦人科を選びましょう。
保険ピルの処方なら横浜駅近く女医の婦人科へ
ピルを保険で安く・オンラインで便利に・必ず女性医師担当
「ピルを処方してほしいけれど、どこで相談すればいい?」
「副作用が心配」「保険で安く処方できる?」「女性医師に診てもらいたい」
このような悩みで検索される方が非常に増えています。
当院では、血栓症リスクのないミニピルも含めて、国内で承認されているすべての種類のピルを取り扱っています。
最近は、お近くのレディースクリニックからの転院依頼が増えてきています。
転院の理由を伺うと、「かかりつけの予約が取れない」「待ち時間が長い」「オンライン診療に対応していない」という利便性のお悩みや、「副作用を訴えても種類を変えてもらえない」「治療の目的なのに自費のピルしか出せないと言われた」など、ピルの種類に関するお悩みが多いようです。
ピルは、避妊のためだけの薬ではありません。
生理痛・PMS・月経不順・ニキビなど、女性の生活の質(QOL)を大きく改善する治療薬として、上手に活用していただきたい便利なツールのひとつです。
当院では
保険診療で安く処方可能
必ず女性医師が担当
丁寧な問診であなたに適したピルを提案
オンライン診療も選択可能
という体制で、初めての方でも安心してピルを始められる環境を整えています。
この記事では、ピルの効果・副作用・費用・処方の流れまで、日本専門医機構認定産婦人科専門医の視点からわかりやすく解説します。
ピルとは?避妊だけではない女性のための薬(横浜 婦人科 女医)
ピルとは、女性ホルモン(エストロゲン・プロゲステロン)を少量含む内服薬で、毎日1錠服用することで排卵を抑えます。含まれているエストロゲンの量によって「低用量」と「超低用量」に分類されます。
正しく服用すれば避妊成功率は99%以上と非常に高く、世界中で使用されている安全性の高い薬です。
しかし現在では避妊目的だけでなく、以下のような悩みで婦人科を受診する方が増えています。
<<ピルで改善が期待できる症状>>
生理痛(月経困難症)
月経不順
PMS(月経前症候群)
生理前のイライラ・抑うつ・ニキビ・肌荒れ
経血量が多い
生理日の移動
子宮内膜症
このように、ピルは女性の体調を整える治療薬としても重要な役割を担っています。
ピルの種類と選び方|自分に合うピルはどれ?(横浜 婦人科 女医)
ピルにはいくつか種類があります。
体質や目的により最適なものが異なるため、医師と相談して選ぶことが大切です。
★低用量ピル:最も一般的なピルです。
避妊・生理痛改善・PMS改善など幅広く使用されます。
★超低用量ピル:ホルモン量をさらに抑えたタイプ。
副作用が出やすい方や、長期服用したい方に向いています。
★天然型エストロゲンピル:含まれているエストロゲンが「天然型」のタイプ。
血栓症のリスクが上がりにくく、肝臓への負担も少ないため、血栓や肝機能への影響が気になる方に向いています。
★ミニピル(プロゲスチン単剤):エストロゲンを含まないピル。
血栓症リスクが気になる方などに使用されます。
女性医師による診察で安心して選べる(横浜 婦人科 女医)
ピルは種類によって
含まれるホルモン量
副作用の出方
合う・合わない
が異なります。
当院では必ず女性医師が診察し、
生理の状態
体質
持病
ライフスタイル
今後の妊娠希望
まで丁寧に伺った上で、最適なピルを提案します。
「流れ作業で処方」ではなく、
じっくり話を聞く診察を大切にしています。
ピルの副作用は?安全性は大丈夫?(横浜 婦人科 女医)
「ピルは副作用が怖い」
と不安に感じて検索される方は非常に多いです。
結論から言えば、低用量ピルは医学的に安全性が確立された薬です。
ただし服用開始初期に、以下の軽い症状が出ることがあります。
よくある初期症状
吐き気
頭痛
不正出血
胸の張り
むくみ
多くは1〜3か月で自然に改善します。
症状が気になる場合は、ピルの種類変更で改善することも多いため、我慢せずご相談ください。
血栓症リスクについて(横浜 婦人科 女医)
低用量ピルでよく検索されるのが「血栓症が怖い」という不安です。
確かにピルにより血栓症リスクはわずかに上がりますが、
妊娠中や出産直後
の方がリスクは高いとされています。
当院では
喫煙
年齢
BMI
持病
家族歴
を確認し、安全に処方できるか丁寧に判断します。
不安がある方こそ、自己判断ではなく婦人科での相談が重要です。
ピルは保険で処方できる?費用はどのくらい?(横浜 婦人科 女医)
「ピル 処方 安い」
という検索も非常に多く見られます。
ピルは目的によって保険適用になる場合があります。
保険適用になるケースは月経困難症や内膜症などの「治療」が目的の場合です。
治療目的の場合、保険で安く処方できます。
自費ピルより費用負担が少ないため、継続しやすいのが大きなメリットです。
当院では症状を丁寧に診察し、保険適用可能か判断します。
女性医師によるピル外来が選ばれる理由(横浜 婦人科 女医)
ピル相談は非常にデリケートな内容です。
当院では必ず女性医師が担当します。
男性医師だと相談しづらい
生理の悩みを理解してほしい
PMSやメンタル面も相談したい
という方にも安心して受診していただけます。
また
じっくり問診
ニーズに合わせた診察
質問しやすい雰囲気
を大切にしています。
「こんなこと聞いていいのかな?」という内容でも遠慮なくご相談ください。
オンライン診療でピル処方も可能(婦人科 横浜)
忙しい方や遠方の方には
オンライン診療によるピル処方も行っています。
オンライン診療のメリット
来院不要
待ち時間なし
スマホで診察
プライバシーが守られる
仕事や育児で通院が難しい方でも、安心して継続できます。
もちろん対面診察と同様、女性医師が丁寧に診察します。
ピル処方の流れ(初めての方へ)(横浜 婦人科)
初めての方でも安心して受診できるよう、
処方までの流れをご紹介します。
①予約
WEBまたは電話で予約
継続処方の方はオンライン診療も予約可能
②女性医師による診察
生理の状態
気になっている症状
既往歴や家族歴
不安や希望
を丁寧に確認していきます。
★医師が必要と判断した場合超音波検査や血液検査を行います。
③ピルの選択・説明
効果・副作用・飲み方を説明
④処方
初めてピルを服用する方はまず1シートのみ処方します
⑤継続フォロー
副作用についての相談やピルの種類変更相談も可能
よくある質問(FAQ)(横浜 婦人科 女医)
Q 初めてでも大丈夫?
もちろん大丈夫です。
ピルが初めての方が多数来院されています。
Q 太りますか?
ピルで大きく体重が増えることはほとんどありません。
Q 将来妊娠できますか?
服用中止後は自然な排卵に戻ります。
将来の妊娠への影響はありません。
Q 何歳から飲めますか?
月経が来ていれば10代から服用可能です。
学生の方もご相談ください。
Q やめたくなったら?
いつでも中止できます。
医師に相談の上調整しましょう。
安心してピルを始めたい方へ(横浜 おすすめ 婦人科)
ピルは女性の人生を快適にする選択肢です。
しかし、適切な薬剤選択や服薬の管理が重要となりますので、自己判断や個人輸入ではなく、医療機関で安全に処方を受けることが大切です。
当院では
保険で安く処方可能
必ず女性医師が診察
丁寧にじっくり相談
オンライン処方対応
という体制で、
安心してピルを続けられるようサポートしています。
生理や避妊、PMSなどどんな小さなお悩みでも構いません。
まずはお気軽にご相談ください。